 В нашем веке, и особенно в его последние десятилетия, увеличилось число больных аллергическими заболеваниями, среди них многие страдают и бронхиальной астмой. В конце позапрошлого столетия в медицинских журналах сообщалось лишь о единичных случаях астмы у детей, а за последние годы от этой болезни только в нашей клинике лечилось очень много детей в возрасте от нескольких месяцев до 14 лет. Изменилось и течение болезни — все чаще и чаще во время приступа удушья наблюдается тяжелое состояние. При этом нередко оно усугубляется неправильным лечением. С чем это связано? В нашем веке, и особенно в его последние десятилетия, увеличилось число больных аллергическими заболеваниями, среди них многие страдают и бронхиальной астмой. В конце позапрошлого столетия в медицинских журналах сообщалось лишь о единичных случаях астмы у детей, а за последние годы от этой болезни только в нашей клинике лечилось очень много детей в возрасте от нескольких месяцев до 14 лет. Изменилось и течение болезни — все чаще и чаще во время приступа удушья наблюдается тяжелое состояние. При этом нередко оно усугубляется неправильным лечением. С чем это связано?
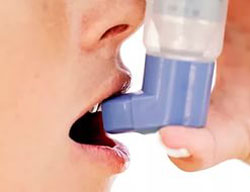
Сегодня в распоряжении больных много лекарственных препаратов от астмы в виде аэрозолей: беротек (фенотерол), сальбутамон (вентолин), алупент (астмопеит), новодрин (эуспиран) и другие. В алюминиевых баллончиках емкостью 15—25 мл содержится от 200 до 400 разовых доз препарата, а необходимое давление там создает инертный газ. При нажатии кнопки дозирующего распылителя из баллончика в дыхательные пути больного выбрасывается под давлением разовая доза лекарства. Оно снимает спазм мышечных волокон стенки бронхов, просвет бронхов увеличивается и движение воздуха улучшается — так устраняется приступ удушья. Эти ингаляции можно делать в самом начале приступа в зависимости от вида лекарства — 2—4 раза в течение суток. Частые ингаляции (10—15 и более раз в сутки) вызывают побочное действие: во-первых, из-за передозировки, во-вторых, из-за токсичного влияния больших концентраций инертного газа на сердечную мышцу (хотя в обычных условиях он безвреден). Все это резко нарушает сердечную деятельность.
Обычно больные знают правила пользования ингаляторами, но все-таки часто их нарушают. Особенно во время тяжелого приступа удушья, когда наступает паника сознания». В конце позапрошлого столетия известный немецкий врач, сам страдавший бронхиальной астмой, писал, что во время приступа у него появлялся страх неминуемой смерти, хотя он знал — от астмы не умирают и самый тяжелый приступ закончится благополучно. Однако страх вытеснял уверенность в благополучном исходе.
Вот в подобном состоянии больной и нажимает многократно кнопку баллончика: «Какие там побочные действия! Можно ли думать, что будет после, если я сейчас, сию секунду задыхаюсь!»
Дети приступы астмы переносят тяжелее, так как ввиду анатомических и физиологических особенностей легких у них во время приступа астмы превалируют отек стенок бронхов и усиленная секреция густой вязкой слизи, а не спазм бронхов, как у взрослых. Поэтому и применение аэрозолей на фоне уже развившегося приступа удушья не так эффективно.
В нашу клинику часто на «скорой» доставляют в тяжелом состоянии детей и дошкольного, и школьного возраста, которые в течение суток многократно пользовались ингаляторами.
Коля К., 12 лет, должен был в воскресенье поехать с одноклассниками на экскурсию в другой город. Вечером в субботу у него начался приступ астмы, и он, чтобы «к утру поправиться», в течение ночи несколько десятков раз пользовался ингалятором, а в воскресенье машиной «скорой помощи» был доставлен в нашу больницу. Несколько дней находился в полубессознательном состоянии (отек мозга) на искусственном дыхании. С большим трудом удалось его спасти.
Отец девочки Полины Т., которая за сутки около 100 раз пользовалась ингалятором, рассказывал, что он и девочка знали о побочном влиянии частых ингаляций. Но девочка плакала, просила, умоляла, требовала ингалятор, говорила, что она умирает, а родители не хотят ей помочь. В такой ситуации родители не могли выдержать и много, много раз делали ей ингаляции. В крайне тяжелом состоянии она была доставлена в нашу клинику. Подобных примеров можно привести очень много.
По нашему твердому убеждению, ингаляции лекарства из баллончиков под давлением детям делать нельзя, это опасно для жизни. Лучше вообще эти баллончики дома не держать, чтобы не было соблазна.
При появлении первых симптомов приступа астмы необходимо ребенка уложить в постель, дать внутрь теофедрин, или антастман, или эуфиллин, или эфедрин, или солутан (один из препаратов в возрастной дозе), закапать в нос раствор эфедрина, сделать горячую ванну для ног и рук (без горчицы!), успокоить ребенка, постараться отвлечь его внимание игрушками, книгами, картинками и т. п. Если состояние через 30—40 минут не улучшится, то надо вызвать «скорую помощь». Врач решит, какое лекарство ввести ребенку внутримышечно или внутривенно, можно ли его оставить дома или лучше отправить в стационар. Только такой общий план лечения приводит, как правило, к хорошему результату. Легче бывает предупредить приступ удушья, чем лечить его. |  Поддержать проект
Поддержать проект Поддержать проект
Поддержать проект